Nasjonal kompetansetjeneste Trening som Medisin, et felles tiltak mellom NTNU-CERG og St.Olavs hospital, inviterte i november til seminar i Trondheim. En introduksjon for dagen, i regi av Anders Revdal, avslørte raskt hvilke regioner som var presentert i den fullsatte salen, og med rundt 90% fysioterapeuter tilstede, viser det seg at NFHT har fortsatt et stykke igjen å gå for å vise sin synlighet. Det er også fysioterapeutene som dominerer i frisklivssentralene – og uten nettverksbygging, er NFHT’er lite synlige i markedet. Neste gang er du også med, ikke sant? 🙂
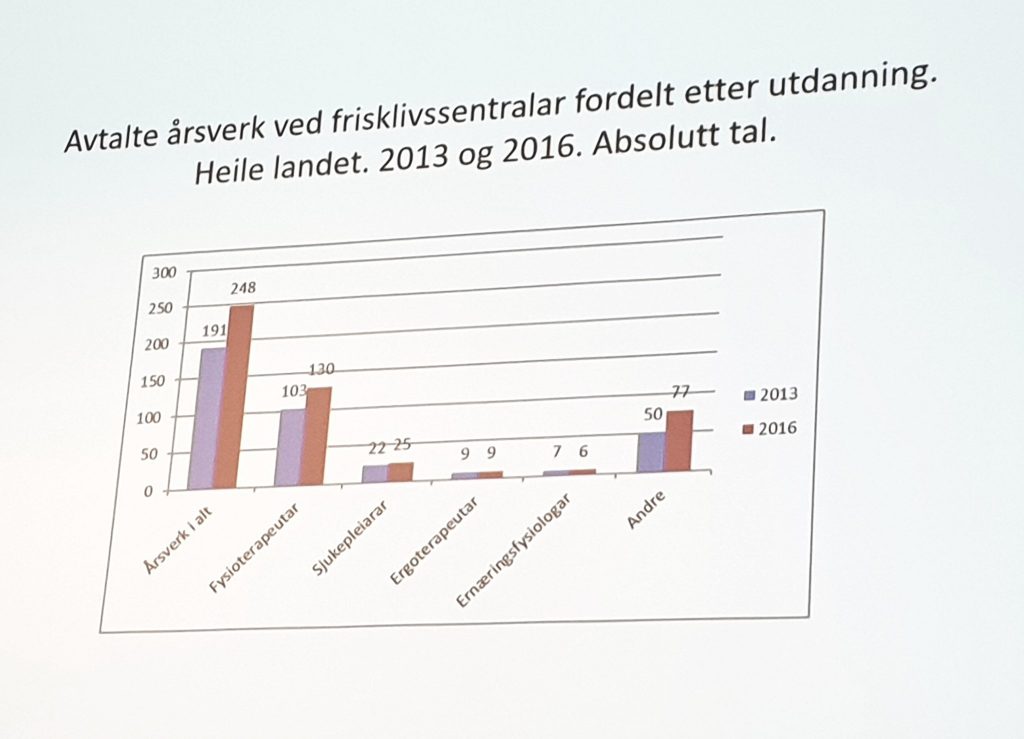
…hvor er våre fagfolk i Frisklivssentralen?
Helsedirektoratet var første gjeste-foreleser, og presenterte i hovedsak hvordan de jobber, og hvilke tiltak de stimulerer. Med en overordnet målsetning om å redusere for tidlig død (død før fylte 70 år) pga ikke-smittsomme lidelser (livsstilslidelser!) med 25% innen 2025, er del-målsetningen om å redusere fysisk inaktivitet med 10% et sentralt virkemiddel. I denne forbindelse jobber helse- og omsorgsdepartementet med å få ferdig handlingsplanen for fysisk aktivitet 2020-2030, og dessuten har tiltak, der fysisk aktivitet er jobbet inn i de ulike pakkeforløpene, vært sentrale (foreløpig feks i pakkeforløp for behandling av kreft, og for rus og psykiske lidelser).
Kommunen er lovpålagt å sikre befolkningen tilgang til et fremmende og forebyggende helsetilbud til befolkningen!
I neste presentasjon ble samarbeidet Nasjonal kompetansetjeneste Trening som Medisin presentert. Her vises det til status i Norge når det gjelder bruk av fysisk aktivitet i sekundær forebyggingen av hjerte-karlidelser. Selv om vi kjenner til høy-risikogruppene for livsstilslidelser og redusert helse, er det de unge med overvekt og høy utdannelse som primært deltar i hjerte rehabiliterende aktivitetsprogram. Vi trenger finne løsninger som fanger opp de andre også! Kompetansetjenesten viser til hårete, men svært viktige målsetninger når det gjelder aktivitetsmedisin for pasientgruppen med hjertekarlidelser:
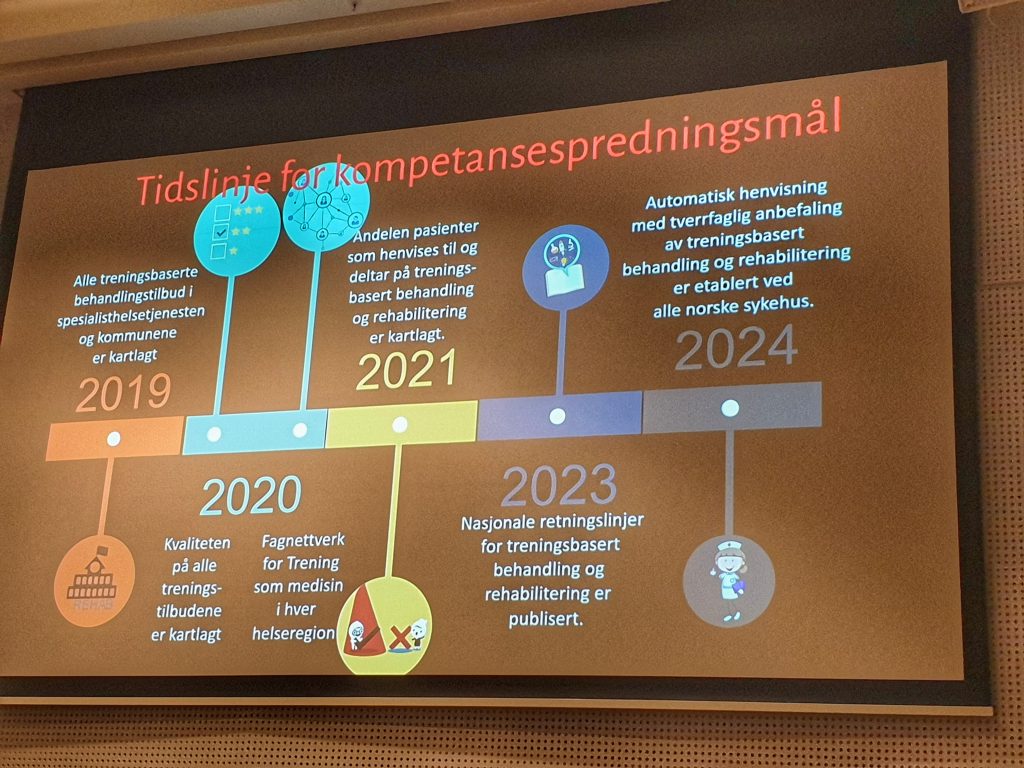
De ser det som et viktig mål at 100% henvises til et behandlingstilbud med fysisk aktivitet, at tilbudet er av høy kvalitet, og ønsker se at 70% faktisk deltar.
Det er bare 28% av norske koronar-pasienter deltar på organisert rehababilitering, og her av er det kun 13% som deltar utover EN uke!
Aktivitetslegen Ole Petter Hjelle tar over, og forteller om sine erfaringer som en utradisjonell fastlege. Han forteller om historien bak lokalreportasjen i Åsgårdstrand som nådde riksdekkende medier, og om hvilken motstand slike ideelle initiativ møter i byråkratiet.
«Det er lett å lese om legemidler og raskt få oversikt på hvor stor dose preparat man skal ta, hvilken effekt man kan forvente, og hvilke bieffekter man skal se etter. Tilsvarende er det ikke for fysisk aktivitet«. Han refererer til egen studietid i 1990-årene, der farmakologi fikk utgjøre 130 timer i studieplanen, mens fysisk aktivitet ikke var viet noe oppmerksomhet. I dag skal visstnok legestudier i Trondheim ha klart å «lure inn» 45 min om helseeffekter av fysisk aktivitet…
Etter år med pasientkontakt og muntlig oppfordring til å være mer fysisk aktiv, ønsket han se faktisk endring. Han og kolleger inviterte pasienter til 2 økter med fysisk aktivitet i uken, og for å sikre oppmøte, sendte de personlige SMS til hver deltager kvelden før! Vi trener ute i all slags vær – bare isdekket underlag tvinger oss inn – og da har vi avsatt 1/3 av fastlegearealene til en gymsal! Treningen er ikke unik eller original, men vi har organisert oss slik at vi kan trene samlet uansett fysisk form – og med garantert treningsutbytte for alle:
- 15 min oppvarming
- 30 min motbakke gåing (lett å øke intensitet for alle, holder MVPA – intensitet måles i manglende evne til å føre full samtale): noen løper x antall ganger i denne bakken, andre rekker 2 ganger med sin rullator… Og slik sikrer vi at vi hele tiden da er samlet sammen!
- 15 min styrke/balanse/koordinasjon – helt grovmotorisk og enkelt (brukte benker og gressmatter)
- Bruker aktivitetsmålinger objektivt på sine pasienter regelmessig; slik kan vi også følge med de som ikke lenger trener med oss
Hjelle forteller om de gode relasjonene; den gode samtalen som også kommer fram mellom pasient og lege – det er ikke lenger et hierarki av autoritet – vi er likeverdige der vi svetter oss andpustne opp bakkene i tights! Og selv om han som fysiolog er fornøyd med de somatiske helseeffektene (mindre medikamenter, lavere blodtrykk, blodsukker og vektreduksjon), er han vel så opptatt av det som handler om sosialt fellesskap og relasjoner. Den aller viktigste faktoren som sikrer et godt og langt liv, er relasjoner. Ensomhet tar liv!
For å lykkes med atferdsendring, må man jobbe fokusert lenge. Og da trenger man ofte en dytt i ryggen. At vi sendte personlig SMS til hver enkelt pasient var avgjørende for at de faktisk møtte opp!
Aktivitetslegen Ole Petter Hjelle
Bente Frisk holdt et engasjert innlegg om betydningen av fysisk aktivitet for KOLS pasienter; en pasientgruppe som utgjør 200-300.000 mennesker i Norge. Ved KOLS er det en utfordring å puste ut, og således vil ikke full ekspirasjon være ferdig før ny inspirering starter. Dette resulterer i økt luftvolum i lungene og dårligere gassutveksling. I følge de nyeste retningslinjer for diagnostisering av KOLS, skal tilstanden graderes utfra forsert ekspirasjon (GOLD-1 til GOLD-4) og utfra forverring (A-D).
En ond sirkel som medfører kraftig redusert funksjonsevne starter med redusert lungefunksjon, og medfører sterk redusert arbeidskapasitet pga inaktiviteten dette medfører. Når gassutvekslingen er redusert og åndenød oppstår ved fysisk aktivitet, vil mange vegre seg for å være aktive. Dette medfører negative metabolske effekter og lokal fysiologisk degenerasjon (feks muskelatrofri, mitokondrie dysfunksjon, diafragma dysfunksjon).
Selv om den reduserte lungefunksjonen ikke kan bedres ved trening, kan funksjonsevnen og livskvaliteten forbedres!
Treningen kan tilpasses pasienten – ved lav oksygenmetning tar pasienten pause, før pusten gjenfinnes og arbeidet kan fortsette. Arbeide med bruk av mindre totalvolum muskulatur (feks sykling) kan øke mestringsfølelsen (mindre åndenød), eventuelt er også styrketrening en svært fordelaktig form for aktivitet i denne pasientgruppen:

Trening ved KOLS. Borgsskala er en tilpasset versjon Borg-10.
Bente avslutter med følgende viktige beskjed: Trening og røykeslutt er livsforlengende behandling for pasienter med KOLS – mediakamenter gir KUN symptomlindring! Og viser samtidig til Cochrane review med fokus på trening for KOLS.
Johnny Hisdal forteller om symptomer på, og effekt av trening for, lidelsen perifer arteriell sirkulasjonssvikt (PAS). Symptomene kommer gjerne i oppoverbakke, men ikke nedoverbakke, og forsvinner når belastningen fjernes (når du hviler bena altså!) – det kan også kjennes som smerter i setemusklatur. Diagnosen kan antydes ved palpering av trykkendringer i arteriene; dersom det er trykkfall i pulsårer i lyske, kne eller ankel, evnt ulikheter mellom høyre og venstre side, kan diagnosen mistenkes.
1 av 5 over 65 år har PAS, men kun 2 av 10 har symptomer. Når diagnosen settes er progresjon i lidelsen kommet langt!
Johnny Hisdal
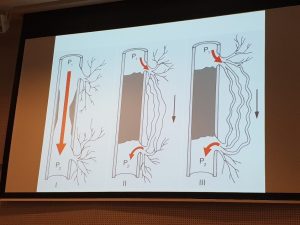 Av mulige behandlingsmetoder er a) gangtrening, b) endovaskulær tiltak (stent), c) operasjon (bypass), og d) amputasjon som evnt nødvendig tiltak pga koldbrann. Til tross for at gangtrening har best evidens, er det lite brukt!
Av mulige behandlingsmetoder er a) gangtrening, b) endovaskulær tiltak (stent), c) operasjon (bypass), og d) amputasjon som evnt nødvendig tiltak pga koldbrann. Til tross for at gangtrening har best evidens, er det lite brukt!
Angiogenese, fremvekst av nye blodårer, skjer når trykket i en åre øker. Vi ser tegn til dette ved PAS (illustrasjon II), og fysisk aktivitet øker trykket tilstrekkelig til å bidra til en diameter utvidelse av disse kolateralene (illustrasjon III).
Men disse pasientene trenger pasientspesifikke aktivitetstilbud for å føle seg tilpass med gjennomføring av aktivitet!
De neste to presentasjoner viste samlet at vi har en god veg å gå i å møte krav og behov om aktivitetsmedisin ved hjerte-rehabilitering. Selv om vi kjenner til viktige virkemidler i sekundærforebygging av hjertekarlidelser (forebygge nytt tilfelle etter en hjertekar-diagnose), er det dårlig etterlevelse, samt tilbud om oppfølging, og derav høy forekomst av nye hjertekartilfeller. Det er spesielt røyking, etterlevelse av medisinering, hjelp med angst og depresjon, og økt fysisk aktivitet som er viktige fokusområder. At det er høy geografisk variasjon i hvor godt tilbudet om langtidsoppfølging av disse pasientene, handler om hvor godt tilbud det er i de enkelte kommunene. Frode Grevskott, leder ved Frisklivssentralen Verdal, forteller at selv om 80% av befolkningen har tilgang til en frisklivssentral, er det store geografiske variasjoner. En frisklivssentral er det mest naturlige tilbudet kommunene kan ha for primær, sekundær og tertiær forebygging av ikke-smittsomme lidelser!
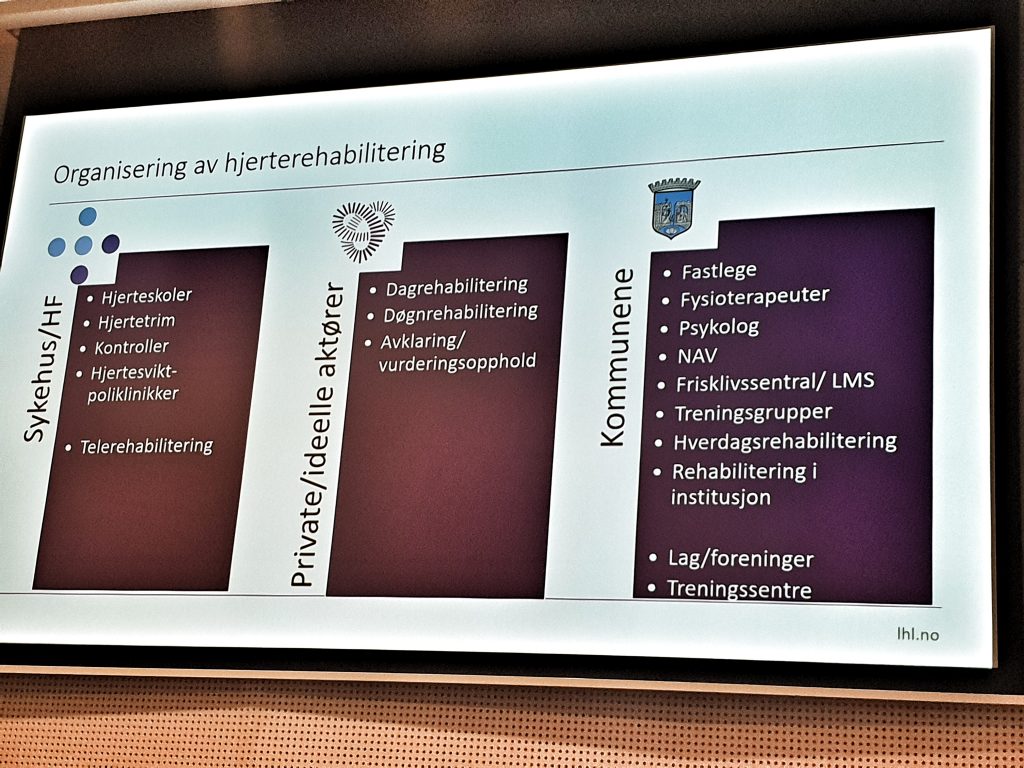
En strømlinjeformet helsetjeneste fordrer en kommune med tilstrekkelig kompetansetilbud!
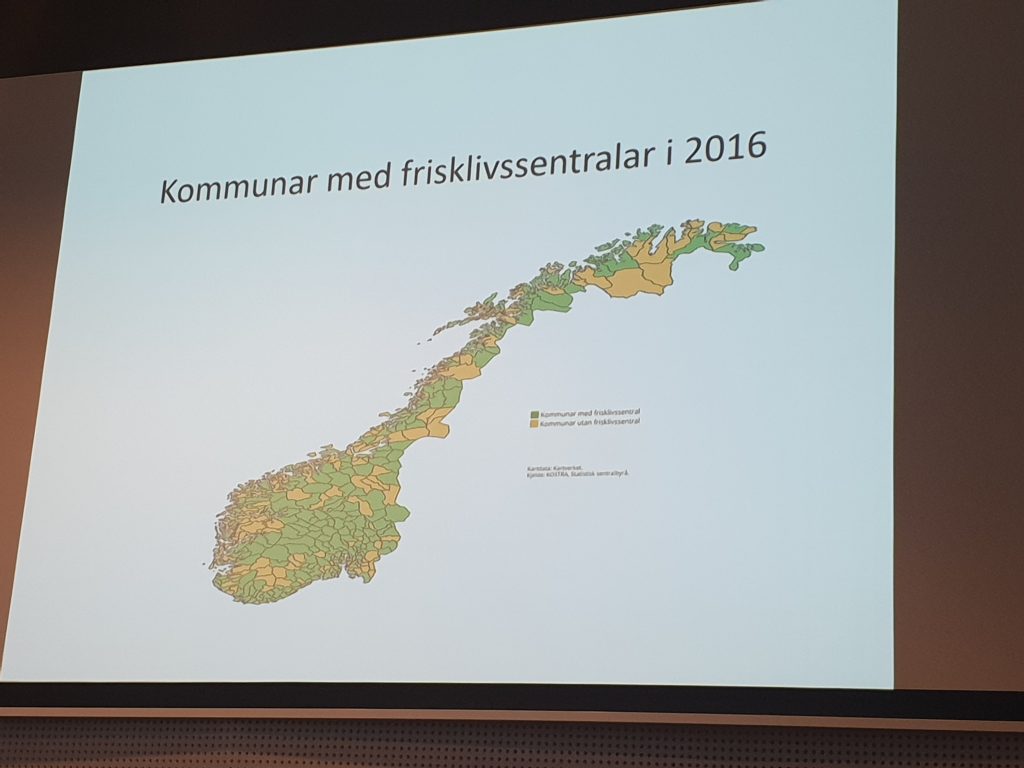
Ikke alle kommuner har åpenlyse tilbud for aktivitetsmedisin! Gul farge er de uten frisklivssentral!
Dette seminaret hadde til intensjon å gi mulighet for nettverksbygging, samt innsikt i manglende, og velfungerende, tilbud der aktivitetsmedisin utøves. Forhåpentligvis er det mange flere NFHT’er med i neste anledning. Det er her vi skal være synlige og finne vårt nettverk!

